当科で行なっている治療法について
例えば腫瘍の治療は手術的な全摘出が理想的です。神経膠腫は、神経細胞のすぐそばにある細胞からできる腫瘍ですので、腫瘍と正常の脳との境界が不鮮明なことが少なくありません。ですから場合によっては、腫瘍を全摘出 しようとすると、正常の脳の働きを障害することになりかねません。岡山大学脳神経外科では、患者さんの生活の質(QOL%3quallty of life)を考えた治療を最も大切と考えて治療を行っています。そこで、正常脳に対する障害を最小限にし、最大限の脳腫瘍摘出を達成するため、当科では、画像診 断法(MRIなど)と手術顕微鏡をコンピューターによって連動させるナビゲーションシステムや、術中の神経機能モニタリングを併用して、安全かつ最大の摘出ができるようにしています。
頭部血管造影検査を受けられる患者さんへ
頭部血管造影検査は、頭部の血管に「造影剤」とよばれる薬を注入し、その様子をX線撮影することで、頭の血管の詳しい様子を調べる検査です。デジタルサブストラクション血管造影(DSA)という装置を用いることで、頭蓋骨の中の頭の血管だけを鮮明に観察することが出来ます。
頭の血管を調べる方法には、血管造影検査の他にも、MRIや造影CTを用いる方法がありますが、それぞれ得意とする分野が異なります。血管造影検査は、血管のコブ(動脈瘤)や血管の塊(動静脈奇形)、流れの異常(動静脈瘻)の検査や脳腫瘍の検査などに用いられます。
検査の概要
頭部血管造影検査は、通常一泊二日程度の入院の検査になります。
検査の日には検査着に着替え、病棟で点滴を開始し、点滴を続けたまま検査室に移動します。そこで検査用のベッドに寝た状態で検査を行います。
検査は局所麻酔で行います。
右腕上腕か鼠径部(足のつけ根)に痛み止めを注射し、動脈内に2mm程度の細い管を通します。細い管(カテーテル)を頭の近くまで通した状態で造影剤を流し、血管の様子をX線撮影します。X線撮影している間、数秒〜十秒程度頭を動かさずにじっとしておく必要があります。
造影剤が流れる際、頭や首が熱くなるような感覚がありますが、それ自体が問題となることはありません。検査室には医師、看護師が控えておりますので、検査中、頭痛・吐き気・手足のしびれ・目の異常などを感じたら、すぐにお知らせ下さい。
検査は通常一時間前後で終了します。検査後、管の入っていた傷を10分程度圧迫し、止血します。
検査が終わったあとは病棟に帰りますが、管の入っていたところは動脈に傷が入っているので、しばらく動かないよう固定をします。検査後4、5時間程度、腕や足を曲げずに安静にしておく必要があります。
吐き気や気分の悪さがなければ病状によってはその日の食事が可能です。病棟の看護師に御相談ください。
検査の結果は脳神経外科内で検討し、改めてご説明いたします。体調に問題があったり追加の検査があったりしなければ検査翌日には退院し、また外来で説明や治療の相談を行うこととなります。
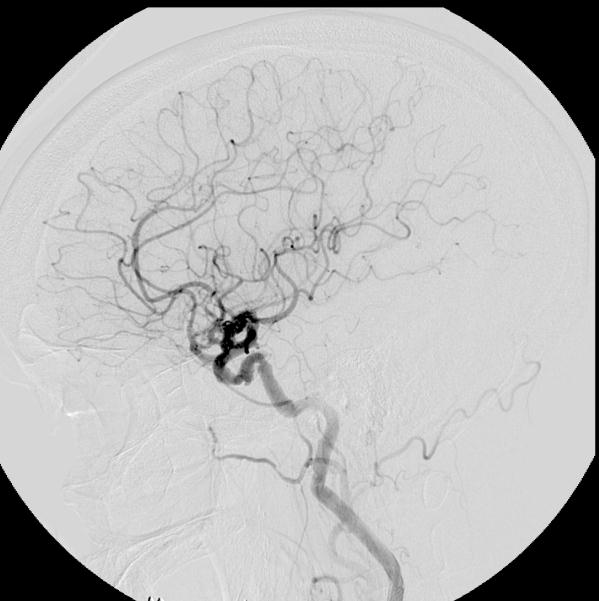
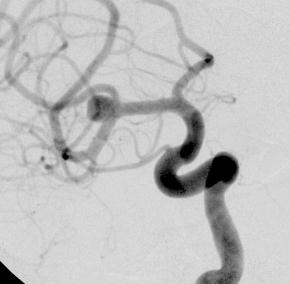
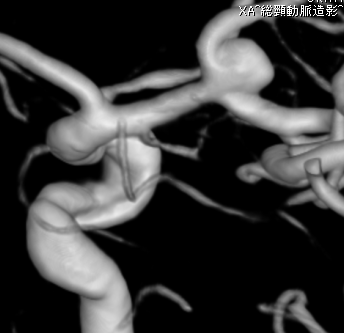
検査の合併症
脳血管撮影で何らかの合併症が起こる確率は、0.1〜1%程度と言われています。
1.血管穿刺部からの出血
血管の傷が一旦止まった後にまた開き、再出血することがあります。皮膚の下に血がたまり、腫れて変色することもあります。変色のみの場合は約2週間程度で薄く目立たなくなります。通常は少量のみでおさまりますが、出血量が多い場合は輸血が必要な状況となることもあります。
2.脳梗塞
カテーテルを血管に通す際に、血管の中に血の塊ができて脳の血管に飛ぶことがあります。脳の血管が詰まった場合脳梗塞となり、場合によっては手足の麻痺や感覚障害(熱さや痛みが分からない)、失語症(言葉が分からない、話せない)をきたすこともあります。脳梗塞の症状は時間がたっても残ってしまうこともあり、場合によっては命に関わることもあります。
3.血管損傷
カテーテルの操作に伴って血管に傷がついたり血管の壁が剥がれたりしてしまうことがあります。動脈硬化の強い、曲がりくねった血管で危険性が高い合併症です。
4.腎機能障害
造影剤を使った後に腎臓が悪くなる場合があります。腎臓の悪い患者さんには量を調節したり、造影剤が体から早く出ていくよう点滴を多くしたりして腎機能の悪化を予防します。
5.造影剤や鎮痛剤のアレルギー
検査には造影剤や痛み止めを使いますが、これらの薬にアレルギーを起こす方がいます。症状としては、発疹やめまい、吐き気といった軽いものから、呼吸困難や血圧低下といった命にかかわるようなものまで様々です。一度使って大丈夫でもアレルギーを起こすことがあります。
6.その他
その他、肺塞栓症、コレステロール塞栓症、神経麻痺等様々な合併症の報告があります。合併症の中には永続的な後遺症を残すものや命に関わるものもあります。検査の上でそれらの合併症を生じないよう万全の注意を払って予防に努めておりますが、予測できない合併症を起こす可能性もあります。
定位的脳生検術
ナビゲーションを用いて、脳に対する侵襲を最小限にする定位脳手術(生検術など)を行うことが可能です。
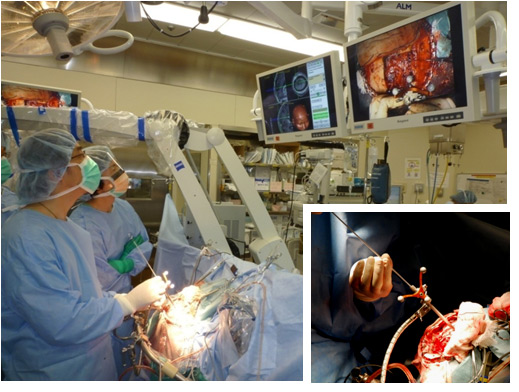 写真はSureTrakという装置を用いて、脳の深いところにできた腫瘍の組織を採取しているところです。ナビゲーションで正確な位置を確認して、病変を生検し、病理診断することができます。
写真はSureTrakという装置を用いて、脳の深いところにできた腫瘍の組織を採取しているところです。ナビゲーションで正確な位置を確認して、病変を生検し、病理診断することができます。
集学的治療
グリオーマやリンパ腫、転移性脳腫瘍、小児脳腫瘍に対しては、手術に加え、放射線治療や化学療法などを追加し、治療を強化します。このためには、他科との連携によるチーム医療が必須です。当科は、放射線科、小児科と合同で脳腫瘍カンファレンスを定期的に開催し、個々の患者さんの治療方針について検討しています。

腫瘍血管塞栓術
腫瘍を栄養する動脈を、摘出術前に塞栓してしまう
→手術中の出血量減少
より安全な手術
腫瘍(髄膜腫)を栄養する血管に細かい針金(矢印)を入れて、血流を遮断したところ
内視鏡手術
腫瘍が脳室の中に発生した場合、内視鏡を用いて摘出することにより、脳の損傷を最小限にすることができます。
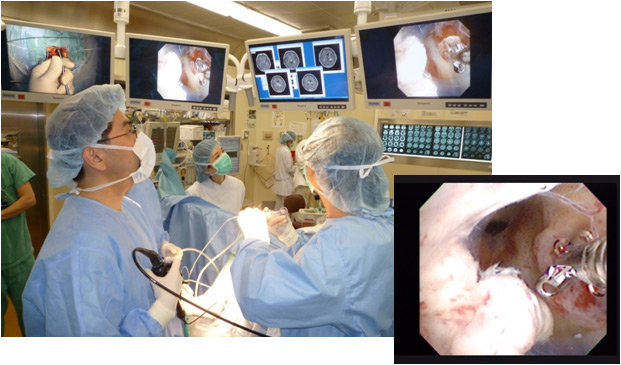 神経内視鏡を使いながら、生検術を行っている様子です。天釣りモニターをみながら術者と助手が共同して細かな操作を行います。正確で確実な病理サンプリングができ、迅速な診断に役立ちます。水頭症の治療を同時に行うことができ、侵襲が少ないので次の治療にすぐに進めます。
神経内視鏡を使いながら、生検術を行っている様子です。天釣りモニターをみながら術者と助手が共同して細かな操作を行います。正確で確実な病理サンプリングができ、迅速な診断に役立ちます。水頭症の治療を同時に行うことができ、侵襲が少ないので次の治療にすぐに進めます。
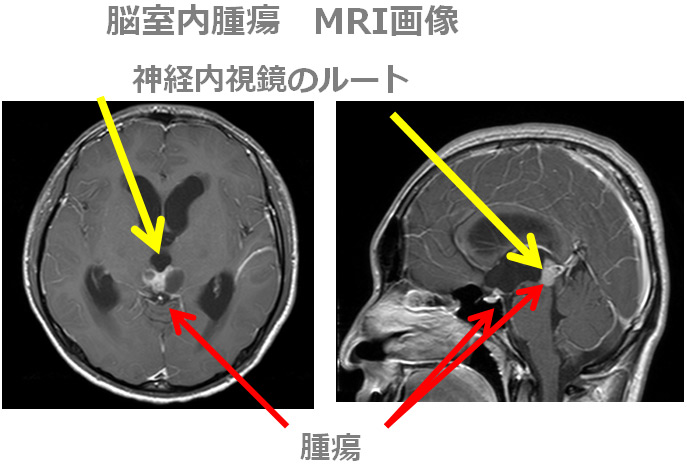
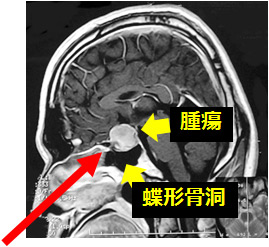
脳室内腫瘍は良性、悪性腫瘍のどちらの場合もありますが、水頭症を合併することがあり、迅速な診断治療が必要になります。上の図では松果体というところに腫瘍があり、生検するためには神経内視鏡が良い適応となります。
皮膚を切開し、骨に1cmぐらいの穴をあけ、脳室の前角というところからアプローチします。側脳室、第3脳室を経由して生検することができます。
経蝶形骨洞手術
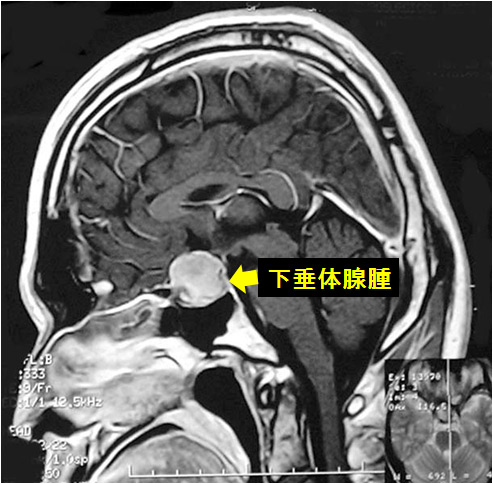
下垂体腺腫の手術
下垂体は、脳の中にあるホルモンのセンターです。ここで、成長ホルモン、性ホルモン、甲状腺刺激ホルモンなどが産生されます。
このホルモン産生細胞が、腫瘍化することがあります。
通常は、鼻の穴から副腔鼻腔を通って下垂体に到達し、腫瘍を摘出することができます(経鼻的経蝶形骨洞手術)。
大きな腫瘍の場合は、開頭による摘出手術を行います。
通常は、手術用顕微鏡を用いて手術を行いますが、ルートが狭く深いため、より正確な操作をするために、最近では、ナビゲーションシステムや神経内視鏡を用いた手術法を取り入れています。

1.顕微鏡とナビゲーションを用いた摘出術
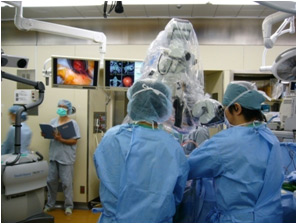
顕微鏡とナビゲーションを一緒に使って、腫瘍の正確な摘出術を行っています。
手術室には、天井につりさげているモニターで、顕微鏡の画像とナビゲーション用の画像をまわりのスタッフが一度に見ることができます。
2.神経内視鏡とナビゲーションを用いた摘出術
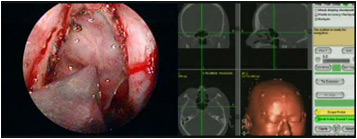
これは、神経内視鏡の画像とナビゲーションを一緒に表示しています。内視鏡の画面を見ながら、手術野の現在位置を確認できます。

覚醒手術
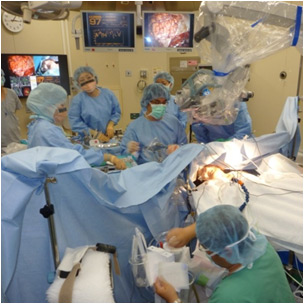 腫瘍が言語中枢の近くに発生した場合、言語機能を傷つけずに腫瘍を最大限に摘出するために、手術中、患者さんが覚醒した状態のまま、手術を行います(もちろん痛みはありません!)。
腫瘍が言語中枢の近くに発生した場合、言語機能を傷つけずに腫瘍を最大限に摘出するために、手術中、患者さんが覚醒した状態のまま、手術を行います(もちろん痛みはありません!)。
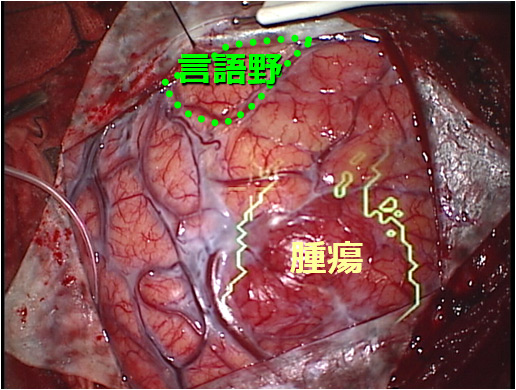 当科の覚醒手術件数(2001年~2010年) 30件
当科の覚醒手術件数(2001年~2010年) 30件
ナビゲーションシステムを使った手術
腫瘍が脳内のどこにあるか、ナビゲートしてくれます
脳は、複雑な形状をしており、いたるところに重要な構造物と機能がちりばめられています。ですから、脳の解剖を熟知したうえで手術をすることはもちろんですが、より安全性と確実性をあげるために、私たちは、ナビゲーション装置を使用します。
これは、自家用車のカーナビとよく似たような機能を持っています。脳腫瘍を中心に、年間約300件のナビゲーションを併用した手術を行っています。
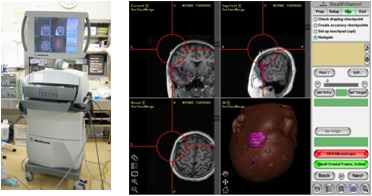 ナビゲーション装置本体と、表示画面。
ナビゲーション装置本体と、表示画面。
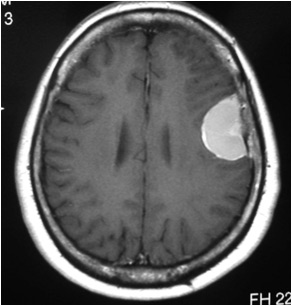
術前に撮影したMRIで見えている腫瘍が、術中にどこにあるのかをモニター画面に重ねて表示してくれます。術者は、これをたよりにして、脳の損傷を最小限にしつつ、腫瘍を最大限に摘出することができます。
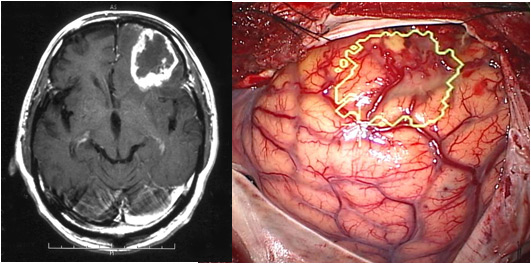 MRI写真のような脳腫瘍は、術中には、たとえ脳の表面から腫瘍が見えなくても、この輪郭の下にあることがわかります。
MRI写真のような脳腫瘍は、術中には、たとえ脳の表面から腫瘍が見えなくても、この輪郭の下にあることがわかります。