脊椎脊髄総論
脊髄脊椎外科につきましては、整形外科の領域であると考えられていらっしゃる方がほとんどではないでしょうか? 欧米では、脊髄脊椎外科は脳神経外科手術の約半数を占める領域となっています。日本においても遅ればせながら、脳神経外科における脊髄脊椎外科手術は徐々に増加しており、また、高齢化社会を迎えるにあたり、近い将来欧米並みに増加するものと思われます。
我々、脳神経外科医は脊髄脊椎手術に際して、顕微鏡あるいは拡大鏡を用い、十分な光量・十分な拡大のもとに、安全な手術が行えるよう常に心がけております。狭く深い術野において、顕微鏡あるいは拡大鏡を用いることは、手術合併症の発生を最小に抑えるため非常に重要です。更に最近は、ナビゲーションシステムを用いた手術支援が脊髄脊椎外科領域にも応用され、危険な部位でのスクリューの刺入などに威力を発揮しています(当院ではステルスステーションを使用しています)。
脊髄脊椎疾患は下記の如く多岐に渉りますが、いずれの疾患においても合併症を生じることは、患者様に多大なデメリットを生じることになります。合併症を限りなくゼロにすることが、我々脊髄脊椎外科医の使命と考え、診療に当たっている次第であります。
脊髄空洞症
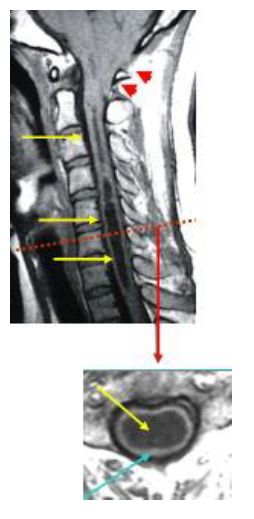
脊髄実質中に脳脊髄液が貯留し空洞を形成した状態(図 黄色矢印)で、脊髄実質は紙のように薄くなり(図 青矢印)上肢の痛み、感覚障害、歩行障害などの症状が出現します。
キアリ奇形という異常(小脳の一部が大後頭孔に入り込む異常。図 矢頭)と共に認められることが多く、その他、外傷後、癒着性くも膜炎の後に認められることもあります。
治療には手術以外に有効な方法は無く、大後頭孔減圧術、空洞-くも膜下腔短絡術などがあります。
大後頭孔減圧術
キアリ奇形を伴う脊髄空洞症に対して行われます。大後頭孔部(図5矢頭)での脳脊髄液の通過障害が原因と考えられていますので、同部の骨を取り除き脳脊髄液が自由に流れるようにする手術です。
空洞-くも膜下腔短絡術
上記手術が無効であった場合や、外傷性の空洞症などに対して行われます。空洞内に直接細い管を入れ、空洞内の脳髄液を他のところに流すようにするものです。
環椎軸椎脱臼
第1頚椎(環椎)と第2頚椎(軸椎)とが脱臼した状態で、外傷、炎症性疾患(とくにリウマチ、他に透析など)、腫瘍、先天異常などで生じ、後頭部痛、頚部痛、頚椎の運動制限、進行すると運動感覚障害などを生じます。
脱臼の程度が強く、神経症状がある場合などには手術が必要です。
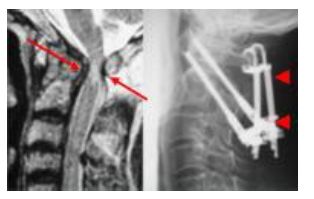 環軸椎脱臼整復可能な場合
環軸椎脱臼整復可能な場合
第1頚椎-第2頚椎間を固定(矢頭)
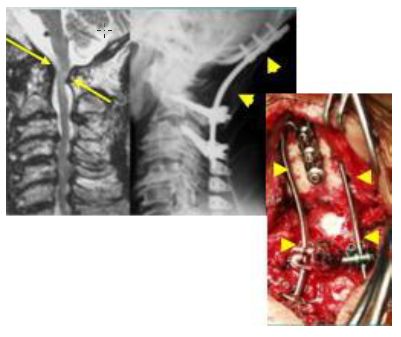 脱臼が整復できない場合
脱臼が整復できない場合
後頭頚椎間固定:後頭骨-頚椎間を固定します
脊髄血管障害
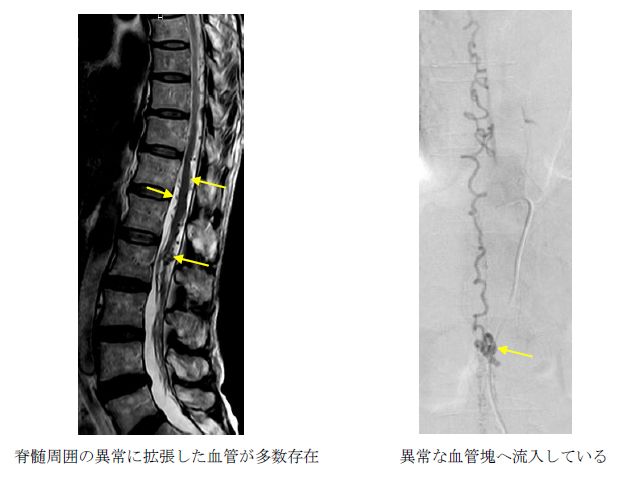
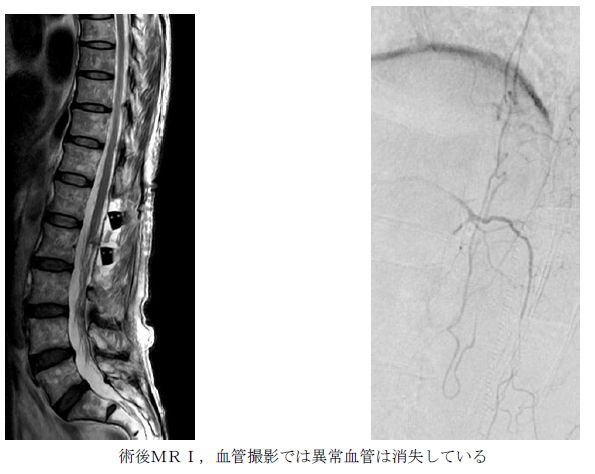
脊髄でも脳と同じ血管障害が生じ得ます。脊髄動静脈奇形・動静脈瘻、脊髄くも膜下出血、脊髄内出血、硬膜下出血、硬膜外血腫、脊髄梗塞など多彩です。治療としては、脊髄動静脈奇形・動静脈瘻に対しては、血管内治療(血管の中からコイルなどを用いて、異常な血管塊を閉塞させる)、手術的摘出などがあり、適宜最適な方法を行っています。硬膜下出血、硬膜外血腫には、手術が有効です。
脊髄脊椎外傷
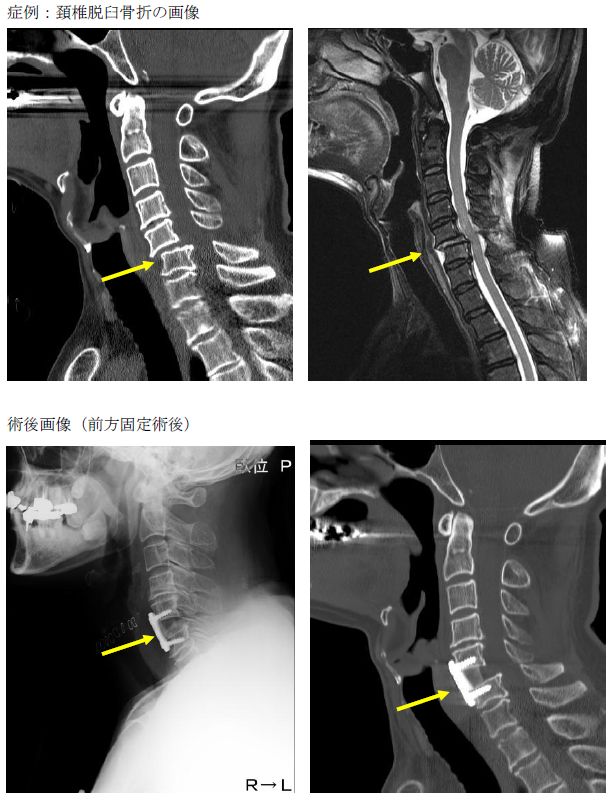
環椎軸椎脱臼、各種骨折・脱臼、椎間関節陥入、脊髄損傷など
先天性疾患
頭蓋底陥入症、歯突起形成異常、キアリ奇形、二分脊椎、脊髄髄膜瘤、脊髄披裂、脊髄係留症候群、脊髄脂肪腫など。
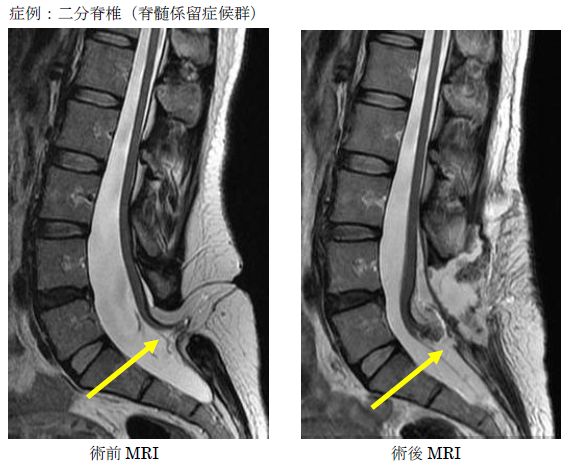
感染性疾患
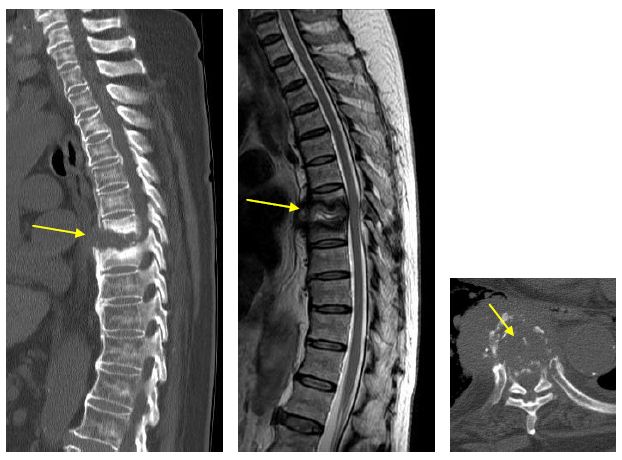
脊髄硬膜外膿瘍、化膿性脊椎炎、椎間板炎など
症例:化膿性脊椎炎の画像 (→部分の椎体が融解している)
脊髄腫瘍
転移性腫瘍を除き脊髄腫瘍のほとんどは良性腫瘍です。従って治療は手術による摘出が中心となります。しかし、脊髄や神経根など非常に重要な組織に接しておりその摘出には顕微鏡下での作業が必要です。また、神経機能を損傷しないように手術中にさまざまなモニタリング(手術中に神経機能をチェックすること)が必要です。
脊髄腫瘍の分類
- 硬膜外腫瘍:硬膜の外に発症する腫瘍(転移性腫瘍など)
手術によって摘出しますが、転移性腫瘍では放射線療法や化学療法が必要です。 - 硬膜内髄外腫瘍:硬膜内で脊髄の外に発症する腫瘍(髄膜腫、神経鞘腫など)
良性腫瘍が多く、手術によって摘出されれば治癒が期待できます。
- 硬膜内髄内腫瘍:脊髄内に発生した腫瘍(星細胞腫、上衣腫、血管芽腫など)
その摘出に際しては繊細な操作が要求されます。上衣腫、血管芽腫の場合、多くは手術により全摘出が可能です。星状細胞腫では境界が不明瞭であることが多く、一部を除いて全摘出は困難です。
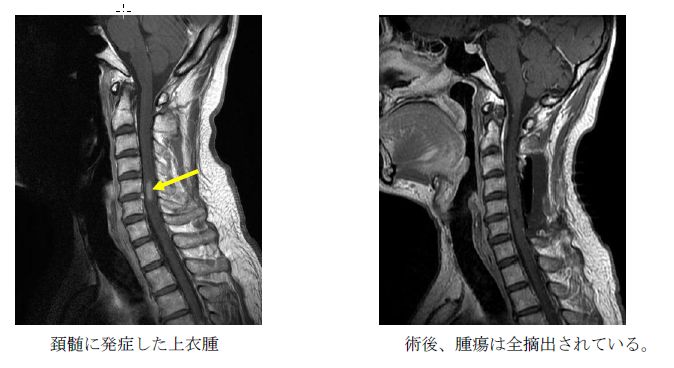
頚髄に発症した上衣腫のMRI(垂直に切り取った断面)
靱帯骨化症
骨と骨をつないでいる靭帯が骨化し、神経を圧迫し、症状が出現するものです。
後縦靭帯骨化症、黄色靭帯骨化症などがあります。前者は頚椎に認められることが多く、後者は主に胸椎に多く認められます。
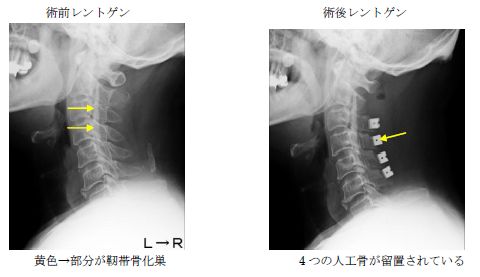
頚椎後縦靭帯骨化症
脊柱の後面(脊髄の前面)にある靭帯が骨化したものです。硬い骨が神経を圧迫し、症状が出現している訳ですから、手術以外の治療は余り効果がありません。
手術方法
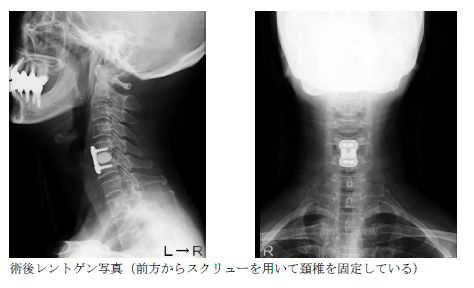
手術には頚椎症性脊髄症と同様に先述の前方除圧固定術、椎弓形成術があります。どちらを選択するには骨化病変の大きさ、局在によって決定します。
(症例提示)
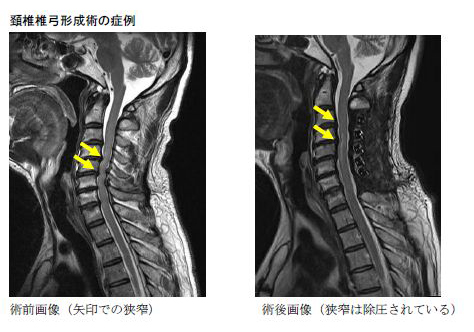
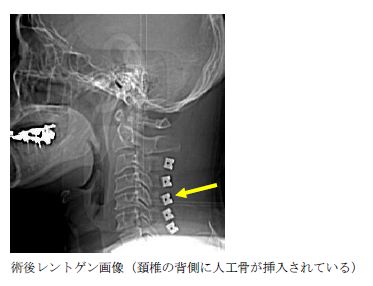
頚椎後縦靱帯骨化症に対する椎弓形成術
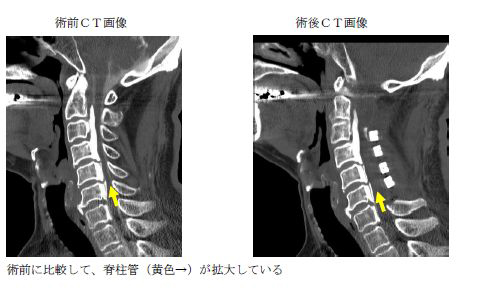
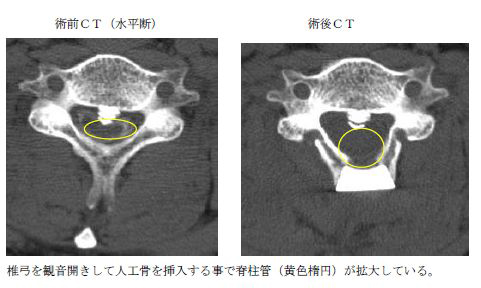
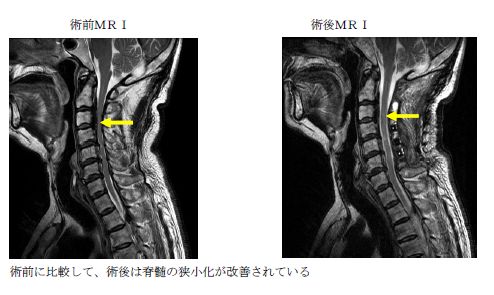
脊椎変性疾患
椎間板の変性、脊椎骨・関節の変形、靭帯の肥厚などが生じ、脊髄あるいは神経根を圧迫し、症状が出現するものです。多くの場合は加齢などによる変化ですので、椎間板ヘルニアを除いて一般的には自然治癒の見込みは少なく多くは手術療法が必要です。
頚椎症性脊髄症(けいついしょうせいせきずいしょう)
主な症状
手のぎこちなさ(巧緻運動障害)、しびれ感、歩行障害などが認められます。
手術
大きく分けて首の前から進入して圧迫部の除圧と骨の固定を行う方法(前方除圧固定術)と首の後ろから進入して脊髄の圧迫部を除圧する方法(椎弓形成術)の2種類の手術があります。どちらを選択するかは、症状と脊髄への圧迫の状態、骨の変形の有無などから判断します。
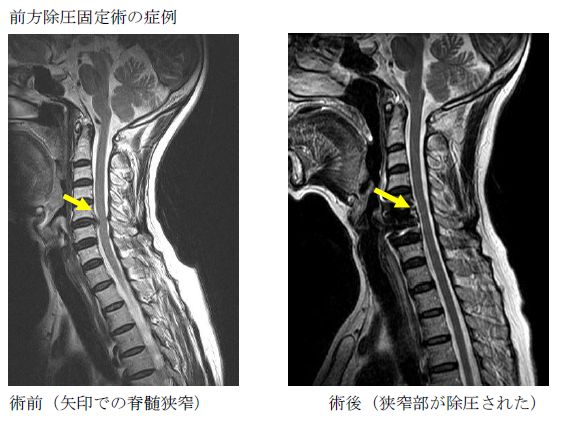
腰部脊柱管狭窄症
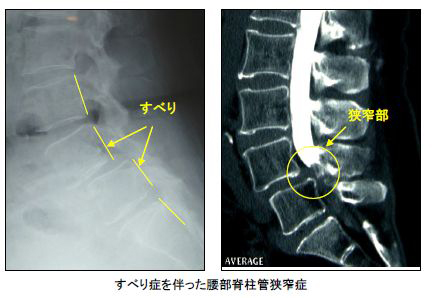
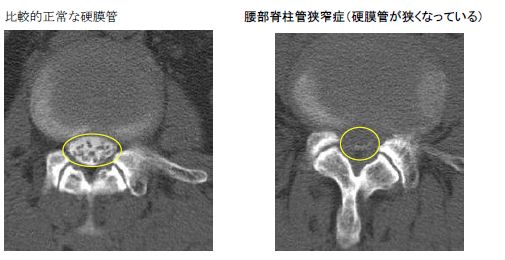
腰椎で骨の変形や靭帯の肥厚によって神経(馬尾、神経根)が狭窄を受けて下肢症状(しびれ、歩行障害、疼痛)を発症する病態です。すべり症(後述)や不安定性がない場合は、主に後方から部分的に腰椎の切除(部分椎弓切除術)を行い、神経を圧迫している椎間板や肥厚した靭帯を取り除き、神経の除圧を行います。
手術
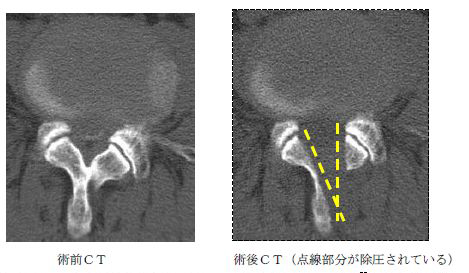
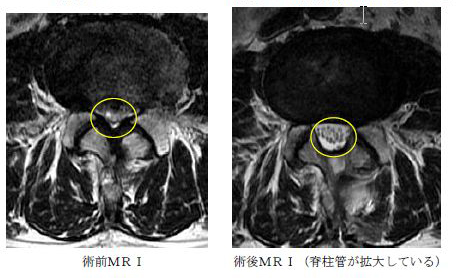
後方(背側)から進入して狭窄の原因である黄色靭帯を切除すると共に必要最小限の骨切除も行ないます。方法として、片側進入による両側除圧と棘突起間正中進入による両側除圧があり、症例によって適応を決めます。
片側進入両側除圧の症例
すべり症を伴う腰部脊柱管狭窄症
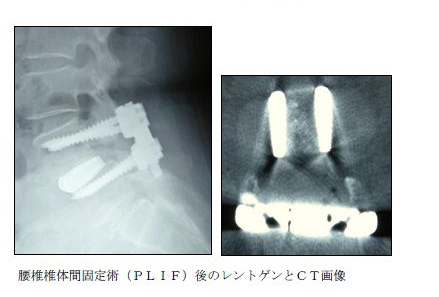
すべり症や不安定性(靭帯が損傷したり、関節が緩んだりして腰椎の動きが不安定になっている状態)がある場合は、椎弓の部分切除のみでは、不安定性が残り十分な神経の除圧ができないため、スクリューを用いた固定術(PLIF)を追加します。